1 爲什麽會長出息肉?
2 那些地方容易出現息肉?
3 息肉有哪幾種?
4 如何預防?
5 有什麽要留意和治療?
DEEPSEEK:
这是一个非常具体且重要的医学问题。简单来说,**息肉是人体黏膜(类似管道内壁的“皮肤”)上异常增生、并向空腔内凸起的“肉疙瘩”**。它本质上是一种形态学的描述,而不是单一的疾病。长息肉的原因非常复杂,主要可以归结为两大类:**细胞的异常增殖** 和 **炎症修复过程的失衡**。
下面我将以大肠(结肠)为重点,并扩展到身体其他部位,详细解释可能的原因。
1 为什么大肠(结肠)容易长息肉?
大肠是息肉最高发的部位,主要与粪便中物质的长期刺激、遗传和生活方式有关。其成因主要分为以下几类:
1. )肿瘤性息肉(腺瘤):这是最主要、最需要关注的类型,有癌变潜能。
基因突变:这是根本原因。调控细胞生长、分裂和死亡的基因(如APC、KRAS等)发生突变,导致黏膜细胞不受控制地增生,形成腺瘤。这些突变可能来自:
遗传:有明确的家族史,如家族性腺瘤性息肉病(FAP),患者年轻时肠道就会长出成百上千个息肉。
后天获得:由环境因素导致,长期积累。因素:
- **慢性刺激与氧化损伤**:这是诱发基因突变的重要环境因素。
- **饮食因素**:长期高脂肪、低纤维饮食。高脂肪食物增加胆汁酸分泌,低纤维导致粪便在肠道停留时间延长,使肠黏膜与致癌物质接触更久。
- **代谢综合征**:肥胖、胰岛素抵抗等。
- **肠道菌群失调**:某些有害菌可能产生促炎或致癌物质。
2. )非肿瘤性息肉(通常癌变风险很低):
炎症性息肉:肠道长期处于慢性炎症状态(如溃疡性结肠炎、克罗恩病),在反复“损伤-修复”的过程中形成的炎性增生。
增生性息肉:最常见的一种非肿瘤性息肉,通常体积小,被认为是细胞更新过程中出现的良性过度生长,可能与局部摩擦或刺激有关。
那些人容易息肉?(后天可干预部分):
年龄:50岁以上风险显著增加。
不良饮食习惯:低纤维、高脂、高红肉摄入。
吸烟与饮酒
缺乏运动、肥胖
有肠息肉或结直肠癌家族史
2 身体其他部位为什么会长息肉?
原理相通,都是“特定部位的黏膜+特定刺激/基因问题”的结果。
**1. 胃息肉**
- **胃底腺息肉**:最常见,常与长期使用质子泵抑制剂(某些强力胃药)或家族性腺瘤性息肉病相关。
- **增生性息肉**:常与慢性胃炎(尤其是幽门螺杆菌感染)、胃溃疡或糜烂后的修复过程有关。
- **腺瘤性息肉**:较少见,但有癌变风险,与慢性萎缩性胃炎有关。
**2. 鼻息肉**
- **慢性炎症**:这是最主要的原因。过敏性鼻炎、慢性鼻窦炎、哮喘等疾病导致鼻黏膜长期水肿、发炎,最终在重力和反复刺激下形成息肉样组织。
- **阿司匹林不耐受**:特定人群在服用阿司匹林后诱发严重的鼻炎和息肉。
**3. 声带息肉**
- **慢性机械性刺激**:长期用声不当、过度喊叫、吸烟等,导致声带黏膜摩擦损伤,在修复中形成息肉。
**4. 胆囊息肉**
- **胆固醇性息肉**:最常见,由于胆固醇代谢异常,沉积在胆囊黏膜上形成。
- **腺瘤性息肉**:较少见,但需要关注其癌变风险。
- **慢性胆囊炎**的刺激也可能导致息肉形成。
**5. 宫颈息肉**
- **慢性炎症刺激**:慢性宫颈炎、分娩或手术等造成的宫颈损伤,在修复过程中形成。
- **激素水平变化**:可能与雌激素水平过高有关。
**6. 子宫内膜息肉**
- **激素失衡**:雌激素水平过高而孕激素不足,导致子宫内膜局部过度增生。
- **慢性子宫内膜炎**。
### **总结与核心要点**
息肉形成的共同核心路径可以概括为:
**遗传易感性 + 特定部位的慢性刺激(物理、化学、生物) → 局部黏膜细胞基因突变或异常修复 → 细胞过度增生 → 形成息肉**
- **性质多样**:息肉有良恶性之分,有的(如腺瘤)是“癌前病变”,有的(如炎性息肉)则基本无害。
- **刺激是关键**:绝大多数息肉与对应部位的慢性炎症、损伤或刺激有关。
- **发现即应重视**:无论哪个部位发现息肉,都应就医评估其性质、原因和风险,并决定是否需要切除或定期监测。
- **生活方式影响大**:尤其对于消化道息肉,健康的饮食和生活方式是重要的预防手段。
因此,当发现身体某部位长有息肉时,最重要的是由医生进行病理诊断,明确其类型和成因,从而采取最合适的处理方案。
https://news.cctv.com/2025/02/26/ARTIxuWtP3QDtEBxVCDorMCr250226.shtml
这些位置长了息肉,一定要当心!尤其这种几乎100%会癌变
体检报告上,最让人摸不着头脑的几个词之一,可能就是“息肉”。
胃息肉、肠息肉、胆囊息肉……光是看到名字,就让人心里犯嘀咕:“这玩意儿严重吗?”“需要切掉吗?”“会不会变成癌?”
今天,我们就来聊聊各种息肉,还有那些一定要小心的息肉,尤其有一种肠息肉,几乎100%会癌变。

息肉到底是什么?
简单来说,息肉就是长在黏膜表面的小疙瘩,就像皮肤上的小痣一样,但它长在身体的内部,比如胃、肠道、胆囊、子宫、鼻腔等部位。
从医学上看,息肉不是一种特定的疾病,而是组织异常增生的结果。它可能是炎症引起的,也可能是基因突变导致的。
大多数息肉都是良性的,不需要立即处理。不过由于息肉是向外生长的,因此有可能堵塞管腔造成症状,并且部分息肉存在变为恶性的可能,因此我们需要辨别哪些息肉可以继续观察,哪些息肉需要及时处理。
不同部位的息肉需要注意的地方也不一样,这里我们就分别讲一讲不同部位息肉的特点及注意事项。
肠道息肉
小肠息肉相对罕见,息肉主要发生在大肠(结直肠),最常用的分类方式是巴黎分类,从形态上将大肠息肉分为了6类,对应了不同的恶性风险:
0-Ip(有蒂型):恶性风险较低。
0-Is(广基型):恶性风险较高。
0-IIa(浅隆起型):恶性风险较低。
0-IIb(平坦型):恶性风险较低。
0-IIc(浅凹陷型):恶性风险较高,6~10mm的病变风险超过40%,大于20mm的病变风险约为90%。
0-III(溃疡性或凹陷性型):几乎所有此类病变都包含高级别癌症。
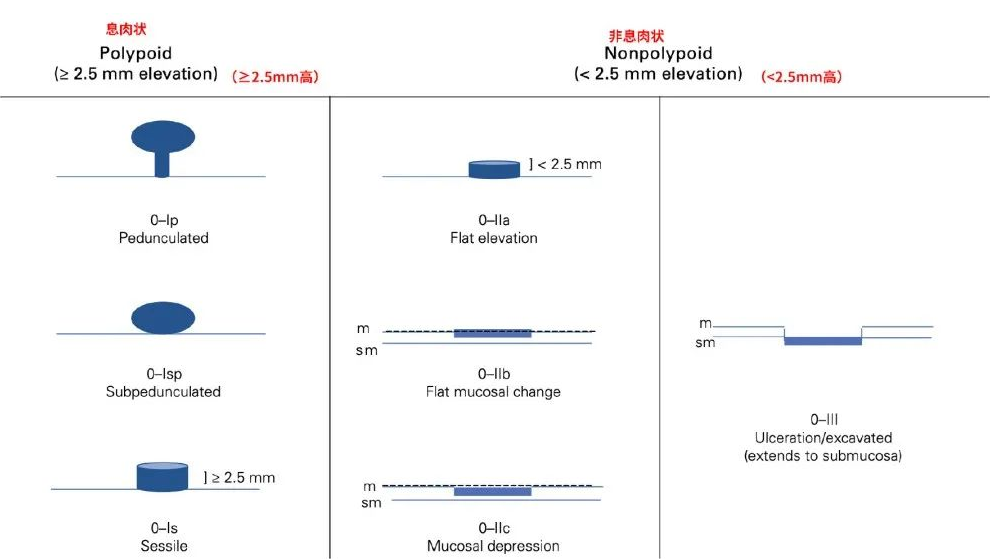
△来自参考文献[3]:M=粘膜层;SM=粘膜下层
如果同时发现有多于100颗息肉,这种情况被称为息肉病,此时要注意几种非常危险的情况,可以进行遗传性诊断来排查:
家族性腺瘤性息肉病(FAP):由5q号染色体上的APC基因突变引起,100%会发展为结肠癌,未经治疗的患者多在35~40岁发展为癌症。
MUTYH相关息肉病(MAP):由MUTYH基因的双等位基因突变引起,未经治疗的患者到70岁时患结直肠癌的累积风险估计为80%。
Peutz-Jeghers综合征:由19p染色体上STK11基因突变所致,全消化道,包括小肠也会出现息肉,会明显增加结直肠癌、乳腺癌、胰腺癌等癌症的风险。
家族性幼年性息肉病:由SMAD4、BMPR1A等基因突变引起,即在消化道发现多个幼年性息肉,极大增加了患结肠癌的风险。
如果结肠镜检查时发现息肉,建议进行结直肠癌风险评估,中低风险人群推荐在50至75岁之间接受结直肠癌筛查;高风险人群建议从40岁或比家族最年轻患者的发病年龄提前10年开始筛查。
胃息肉
我们通常是在做胃镜检查时发现有胃息肉,通过评估息肉的形态、大小和位置,可以将息肉分为三大类:
良性息肉
良性息肉是指那些不太可能发展为癌症的息肉。比如,胃底腺息肉是最常见的一种,通常与长期使用胃药(如质子泵抑制剂)有关,停药后大多可以消退;还包括炎性纤维息肉和异位胰腺。它们通常不会引发严重的健康问题,只需要按照医生的建议定期随访。
中性息肉
中性息肉的癌变风险较高,需要特别注意。
增生性息肉是比较常见的一种,通常和幽门螺旋杆菌感染或者慢性胃炎相关,根除幽门螺杆菌后部分可以自动消除;还包括腺瘤和神经内分泌肿瘤(1型和2型)。应切除>5mm的增生性息肉、所有腺瘤和>1cm的神经内分泌肿瘤(1型和2型),并根据消化科、胃肠外科医生的建议进行随访。
恶性息肉
最后,恶性息肉的癌变风险非常高,需要紧急处理。神经内分泌肿瘤(G-NET)类型3通常为单个大息肉,转移的风险很高,需要通过手术切除并进行进一步的治疗。早期胃癌(EGC)是指癌症仅局限在胃的内壁,虽然转移的风险较低,但如果不及时治疗,可能会发展成更严重的胃癌,因此早期发现和治疗至关重要。
鼻息肉
鼻息肉通常认为是由于过敏性鼻炎、哮喘等T细胞2型免疫反应(嗜酸性炎症)为主的慢性炎症导致的,但是现在研究发现,在亚洲,尤其是在中国、韩国等地,鼻息肉往往表现为中性粒细胞型炎症。
这是两类不同的鼻息肉,前者恶变的风险低,主要造成鼻塞、嗅觉减弱或消失等症状,可以采取药物治疗、手术治疗等方式进行改善,以及要积极控制本身存在的慢性病;后者存在较低的恶变风险,特别是年龄>50岁、伴有吸烟史、属于中性粒细胞型慢性炎症的鼻息肉患者,应该到耳鼻喉科、五官科采取早期筛查、加强炎症管理和戒烟等措施。
声带息肉
现在声带息肉一般被认为是良性病变,不具备恶变倾向,主要是因为说话音调不正确、说话太多、大喊大叫或尖叫等损伤声带造成的,可能会造成声音嘶哑、嗓音疲劳。罕见情况下,较大的息肉可能导致呼吸道阻塞等症状,因此如果发现声带息肉,可以采取药物治疗、语音治疗、激光治疗、手术治疗等方式。
虽然声带息肉本身不会恶变,但是它的危险因素,比如吸烟、胃食管反流、慢性声带损伤,可能会同时引起其他具有恶变风险的病理改变,因此定期随访仍然是必要的,以排除其他可能的病变,如声带白斑或不典型增生。
子宫息肉
子宫内膜息肉是一种常见的妇科疾病,约有25%的女性会患此病,绝大多数是良性病变,极少数有恶变风险。
对于无症状、无恶变高危因素、息肉直径<1cm的绝经前子宫内膜息肉患者,可3~6个月后超声复检1次,若病情稳定,则可每年随诊1次,部分息肉可能在随访过程中自然消退;如果是子宫内膜息肉导致了月经改变、不孕、流产以及恶性病变不排除等情况,则建议及时行手术治疗。
胆囊息肉
胆囊息肉通常是良性的,也没有症状,因为体检时偶然发现,每年复查超声观察变化即可。不过出现以下三种情况,应该到肝胆外科或者普外科就诊:
(1)考虑恶变:息肉直径大于1cm,单发,宽基底,富血供,进行性增大,肿瘤标志物升高等情况;
(2)有明显症状:右上腹胀痛、腹泻、恶心、呕吐等症状;
(3)合并其他胆囊疾病:合并胆囊结石、胆囊炎等其他需要胆囊切除的疾病。
息肉并不意味着一定会癌变,大多数息肉是良性的,只有少数在特定条件下可能会发展为癌症。发现息肉后不用惊慌,关键是判断风险,采取合适的应对策略。对于高风险息肉,要尽早切除;而低风险息肉,可以在医生的建议下定期观察,避免不必要的手术。
(来源:科普中国)
结肠息肉
https://www.mayoclinic.org/zh-hans/diseases-conditions/colon-polyps/symptoms-causes/syc-20352875
2026 1 17


No comments:
Post a Comment